El optometrista y la diabetes>
Conocida como una enfermedad metabólica crónica caracterizada por niveles elevados de glucosa en sangre, la diabetes produce, con el paso del tiempo, daños graves en el corazón, los vasos sanguíneos, los ojos, los riñones y los nervios. Esta enfermedad puede clasificarse de acuerdo con su etiología, su fisiopatología y su historia natural.
En términos sencillos se consideran 4 grupos:
- La diabetes mellitus tipo 1 (DM1), en la cual se reconoce un proceso de destrucción de las células beta productoras de insulina del páncreas, por lo cual se llega a la deficiencia absoluta de esta hormona.
- La diabetes mellitus tipo 2 (DM2), en la que el fundamento patológico consiste en la resistencia a la acción de la insulina y en algún punto de su historia natural existe además una deficiencia de dicha hormona que puede ser o no predominante.
- La diabetes gestacional, que implica una alteración del metabolismo de los hidratos de carbono que comienza o se identifica por primera vez durante el embarazo.
- Otras formas específicas de diabetes, incluidas la diabetes secundaria, la diabetes latente autoinmune del adulto (conocida por su sigla en inglés LADA), etc.
Crecimiento de la diabetes en América Latina y cómo afecta a la visión
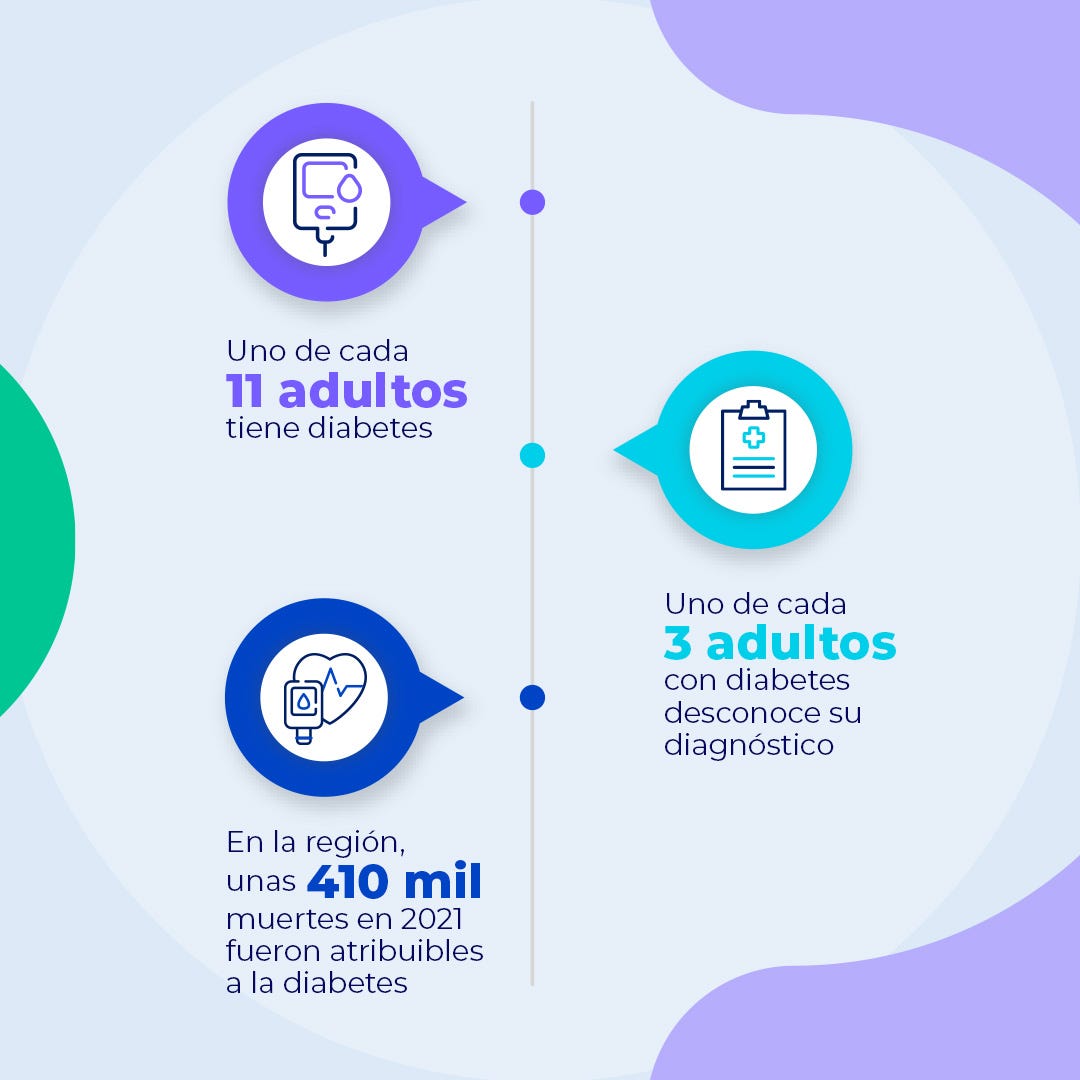
La DM2 es un grave problema de salud pública para los más de 570 millones de habitantes de América Latina. Según datos de la International Diabetes Federation (IDF), la prevalencia ajustada de la diabetes en nuestra región es de alrededor del 9% en la población adulta, solo superada por la proporción de casos descrita en áreas como América del Norte y el Sudeste Asiático. Sin embargo, el crecimiento esperado del número de casos en América Latina para el año 2045 es uno de los más altos del mundo, debido al aumento paralelo de las condiciones predisponentes, como la obesidad y la intolerancia a la glucosa.
Se estima además que, al momento del diagnóstico, alrededor de la mitad de los pacientes ya presenta alguna complicación, entre las que se incluye la afección ocular.
Las repercusiones de la diabetes sobre la salud ocular son impactantes; de hecho, la retinopatía diabética no solo es la complicación microvascular más frecuente de la enfermedad, sino que se la considera la primera causa de ceguera irreversible en la población con una edad comprendida entre los 20 y 64 años. Es por ello que las Guías de la Asociación Latinoamericana de Diabetes recomiendan que toda persona con DM2 sea evaluada al momento del diagnóstico con dilatación de las pupilas para el estudio de la retina.
En el mismo sentido, estas recomendaciones internacionales para la región proponen que, en caso de disponerse de una cámara para fotografía del fondo de ojo no midriática, este debe ser el método de elección para la pesquisa (screening) de la retinopatía, porque de esta forma será posible remitir al oftalmólogo solo aquellos casos positivos, o bien los dudosos y los que tengan interferencias que hagan imposible la lectura de las fotografías.
En forma global, el impacto de la diabetes sobre la salud ocular puede resumirse en las siguientes complicaciones:
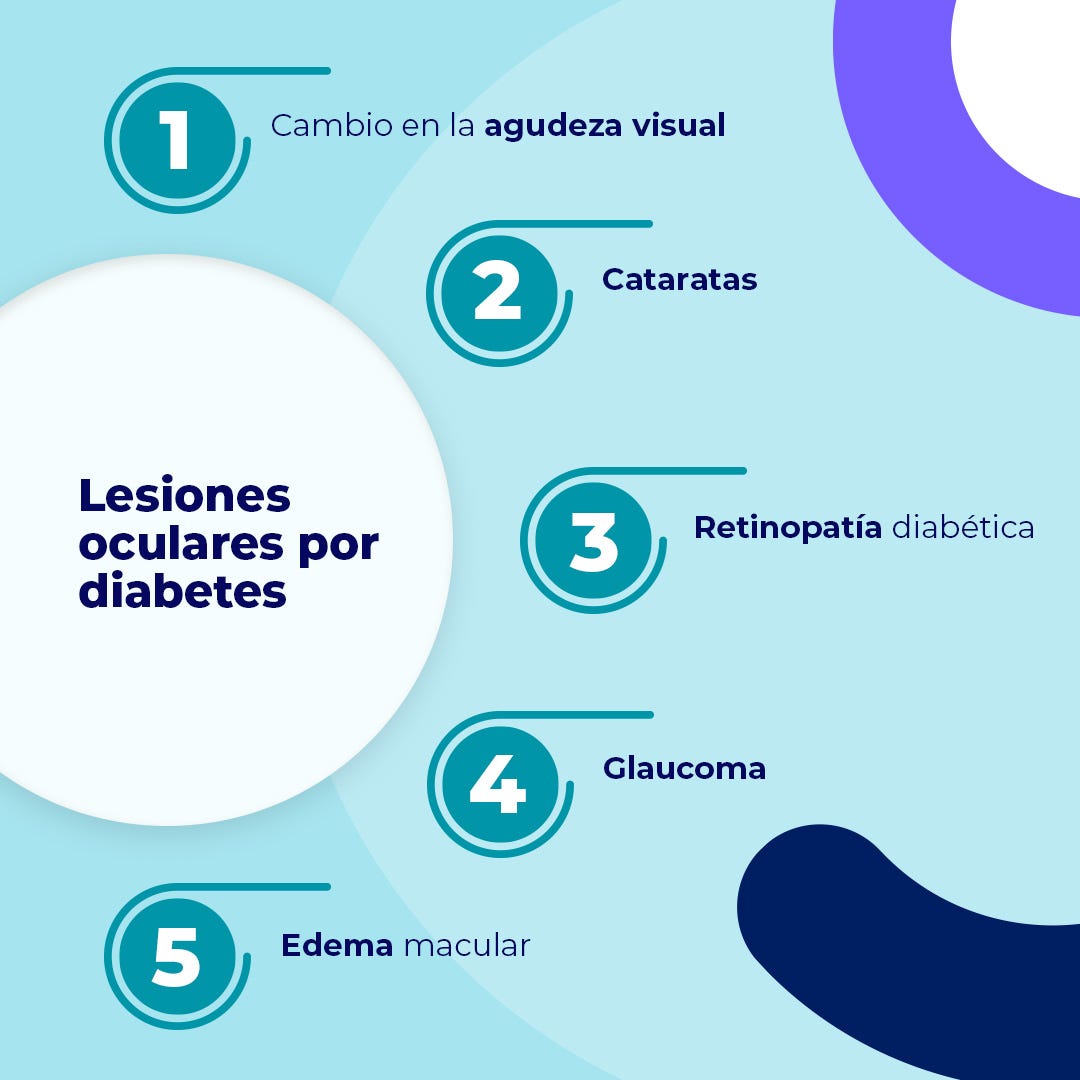
Los cambios en la agudeza visual son una consecuencia de las variaciones de los niveles de la glucosa plasmática, que conducen a variaciones en la refracción. Los eventos de hiperglucemia pueden inducir alteraciones del cristalino que dan lugar a un mayor riesgo de miopía, mientras que la reducción rápida de los niveles de glucosa provocan un efecto contrario. Ante la consulta de un paciente con cambios refractivos reiterados, debe sospecharse el diagnóstico de diabetes.
El glaucoma y la diabetes son enfermedades estrechamente relacionadas. Se estima que el riesgo de padecer glaucoma es un 40% mayor entre las personas con diabetes, en comparación con la población general. Es importante señalar que a mayor tiempo de evolución y mayor edad del paciente, más elevado será el riesgo de presentar esta complicación ocular.
Aunque numerosas personas sin diabetes presentan cataratas, esta enfermedad visual es mucho más frecuente entre los individuos diabéticos, en quienes esta complicación suele ocurrir a una menor edad y con una evolución más acelerada.
La retinopatía diabética es una consecuencia de las lesiones de los vasos sanguíneos presentes en la retina. Su detección precoz puede resultar decisiva para evitar la progresión de la ceguera. La retinopatía suele clasificarse en dos grandes categorías:
- Algunos pacientes presentan una retinopatía no proliferativa, que se considera la variante más frecuente. Esta forma de la enfermedad puede ser a su vez de grado leve, moderado o severo, a medida que se producen fenómenos obstructivos de un mayor número de vasos sanguíneos.
- La retinopatía proliferativa es en general más tardía y consiste en la proliferación de nuevos vasos sanguíneos para suplir la función de aquellos que se encuentran obstruidos. Sin embargo, estos “neovasos” son más débiles y con facilidad experimentan rupturas, con hemorragia local y formación de cicatrices que inducen deterioro de la visión.
El edema de la mácula, esto es, la acumulación hídrica en la zona de la retina responsable de la visión central, precipita una pérdida de la agudeza visual y se considera la causa más frecuente de amaurosis en la población diabética en el hemisferio occidental.
¿Cuál es el rol del optometrista para evitar la ceguera?
En el marco de esta complejidad y de la epidemiología en ascenso de la diabetes, es imprescindible el papel del optometrista en el abordaje de estos pacientes. La participación de la totalidad del equipo de salud se considera una estrategia muy adecuada, en especial cuando se pone de manifiesto que la diabetes es una enfermedad en la cual cerca de la mitad de los pacientes no conoce su diagnóstico. En este sentido, el optometrista puede detectar la presencia de signos sugestivos de esta afección; al recordar que en América Latina la prevalencia de diabetes entre los adultos es del 9%, uno de cada 11 exámenes efectuados por un optometrista podría poner de manifiesto la presencia de esta enfermedad.
Además de su participación en el potencial diagnóstico de la diabetes, el optometrista puede llevar a cabo tareas de educación e información. Entre ellas, se destaca la concienciación de los pacientes con diabetes y, sobre todo, de aquellas personas con un mayor riesgo de presentar esta afección. Así, el optometrista puede indagar acerca de los factores de riesgo modificables que están involucrados en la patogenia de la diabetes, como la obesidad y la falta de actividad física.
Es recomendable que todos los pacientes con diabetes realicen un examen ocular no menos de una vez al año. La frecuencia posterior de los controles dependerá de los resultados obtenidos en dicha valoración. Asimismo, al concluir la evaluación por parte del optometrista, resulta adecuado transmitir al paciente, en un lenguaje comprensible y poco técnico, cuáles han sido los resultados obtenidos, tanto cuando el examen fue normal como en el caso de detección de lesiones significativas.
También es importante brindar pautas de alarma en caso de aparición de cambios agudos, para asegurar una rápida consulta al equipo de salud y la derivación al oftalmólogo para un potencial tratamiento específico.
Fuentes
- Guías ALAD sobre el Diagnóstico, Control y Tratamiento de la Diabetes Mellitus Tipo 2 con Medicina Basada en Evidencia, Edición 2019. Disponible en: https://www.revistaalad.com/guias/5600AX191_guias_alad_2019.pdf (consultado en noviembre de 2022).
- International Diabetes Federation Atlas, 10th Edition. Disponible en: https://diabetesatlas.org/ (consultado en noviembre de 2022).
- Valero K, Marante D, Torres RM, et al. Complicaciones microvasculares de la diabetes. Rev. Venez. Endocrinol. Metab. 2012; 10(Suppl 1): 111-37. Disponible en: https://bit.ly/3WSrIk7 (consultado en noviembre de 2022).
- Sociedad Española de Médicos de Atención Primaria y Consejo General de Colegios de Ópticos-Optometristas. Documento de Consenso: el óptico-optometrista en el control de la diabetes. Disponible en: https://semergen.es/files/docs/grupos/oftalmologia/consenso_optico.pdf (consultado en noviembre de 2022).
- Organización Panamericana de Salud. Disponible en: https://www.paho.org/es/temas/diabetes#:~:text=La%20diabetes%20es%20una%20enfermedad,los%20ri%C3%B1ones%20y%20los%20nervios (consultado en noviembre de 2022).


Enviaremos un mensaje a tu correo electrónico con un código de acceso a tu cuenta, por favor ingresa tu correo.
Coloca el código de acceso que enviaremos a tu correo electrónico.
¡Bienvenido!
Compra tus productos de forma fácil, práctica y útil para tu negocio
Ingresa con tu email y contraseña para iniciar sesión, si aún no tienes usuario Regístrate aquí